TRIPLE ATAQUE AL CORAZÓN
Hay quienes se preguntan si Covid-19 no es, en realidad, una enfermedad cardiovascular que daña el pulmón. Los cardiólogos uruguayos, avasallados por la información, pasan raya a lo que se sabe hoy
“Covid-19 nos ha engañado a todos, pero es posible que ahora hayamos descubierto su secreto”. Un título así, por más que se tratara de una plataforma abierta como Medium, y con una firma lo suficientemente enigmática como para desconfiar (“libertymavenstock”), hizo su trabajo y logró que el contenido se compartiera en redes, se replicara en medios y hasta se citara en boca de científicos hasta el momento prestigiosos. La tesis principal del artículo, publicado el 4 de abril y desmentido a los pocos días, era que el mecanismo esencial del virus consistía en atacar los glóbulos rojos y vaciarlos de hemoglobina. Eso significaba que la hidroxicloroquina en combinación con la azitromicina eran el camino correcto. Y entonces, que Trump tenía razón. Pero eran fake news.
Relacionadas a esa nota, o no, hubo otras que pusieron el foco en la dimensión cardiovascular del coronavirus. Ninguna fue tan viral y condenada a la vez, pero los cardiólogos del mundo y de Uruguay también se han visto avasallados en las últimas semanas con información de origen dudoso o desconocido, estudios metodológicamente cuestionables, e investigaciones que circulan como válidas aun sin el respaldo de las organizaciones científicas internacionales que siempre han sido de referencia para los médicos.
Y en ese contexto, de repente hay quienes han empezado a preguntarse si la pandemia que nos tiene en vilo no es, en realidad, una enfermedad cardiovascular que termina por dañar a los pulmones.
Desde hace unos días circula un audio de whatsapp de quien parece ser una médica italiana, que cuenta que en otro hospital un médico cardiólogo dice haber encontrado la causa de la letalidad del virus. Dice que los pacientes graves llegan a los centros de tratamiento intensivo con un “tromboembolismo venoso generalizado, especialmente pulmonar”. El hallazgo es que la asistencia respiratoria no serviría de nada sin disolver los trombos (coágulos sanguíneos) previamente, porque si al pulmón no le llega la sangre, el esfuerzo de ventilarlo es inútil. “De hecho —dice supuestamente su colega—, nueve de cada 10 (de los que ingresan a CTI) mueren, porque el problema es cardiovascular, no respiratorio. Son las microtrombosis venosas, no la neumonia, lo que determina la mortalidad”.
La mujer explica que los trombos se forman por un mecanismo derivado de la gran inflamación que se produce como consecuencia del virus, o mejor dicho, de la defensa del organismo ante el virus. Lo importante, plantea, es que controlando la inflamación se evitarían los coágulos y por ende, la muerte, lo cual vuelve a la enfermedad “fácilmente curable”. “Es hora de publicar estos datos. La vacuna ya puede venir lentamente”, remata.
Ya se ha entendido que “la vacuna” tarda en descubrirse, luego en testearse, más tarde en producirse y finalmente en distribuirse por todo el mundo. Pero en el afán de encontrar un tratamiento que frene este desastre, o que al menos mitigue el daño en los pacientes más afectados, hoy se está viendo una búsqueda desenfrenada por comprender cómo actúa este coronavirus. Y eso está en la base del exceso de información e investigación, advierten los médicos que observan este fenómeno con estupor.
La respuesta a la pregunta antes planteada es no: la enfermedad sigue siendo (siempre fue) una infección respiratoria viral. Lo que sí es cierto es que puede haber fenómenos trombóticos, que pueden comprometer a otros órganos y que probablemente el más vulnerable sea el corazón. Y esto es lo que trataremos de abordar en este informe: qué tanto condicionan las patologías cardíacas previas y cuándo, cuánto y por qué daña este virus al sistema cardiovascular.
Finalmente hablaremos de un ataque silencioso al corazón, porque la pandemia también está golpeando a enfermos cardíacos que no se infectan con Covid-19.
Más vulnerables.
Álvaro Niggemeyer es cardiólogo e intensivista, y como tal tiene una perspectiva privilegiada de la peor cara de este coronavirus.
Niggemeyer, que es profesor adjunto de la cátedra de Cardiología y fue presidente de la Sociedad Uruguaya de Cardiología (SUC), explica paso a paso cómo actúa por lo general el virus para transmitir con claridad cuál es el foco de preocupación. Se estima que el 80% o más de los infectados se queda en la fase uno de la enfermedad, que si da síntomas (tos, fiebre, resfrío) son leves y duran unos siete días. Del 20% que pasa a la fase dos, un 14% desarrolla neumonia y puede necesitar internación. A partir del día 15 comienza la fase tres, a la que llega aproximadamente el 5% y requiere de CTI. Aquí la respuesta inmunológica ante el virus daña más que el virus en sí, porque es “exagerada”, y comienza la inflamación de la que hablaba la médica italiana.

Entonces, los que llegan a la fase tres generalmente son los mayores de 65 años y los que tenían las tan mencionadas patologías previas. Niggemeyer cita un estudio (de los confiables) hecho en Wuhan, la ciudad donde todo empezó, en el que se analizaron 45 mil pacientes. Entre los que tenían enfermedades cardiovasculares encontraron una mortalidad de 10%; entre los diabéticos, 7,3%; entre los hipertensos, de 6%. La mortalidad en el total de los infectados en Wuhan fue 2,5%.
Con la salvedad, dice Niggemeyer, de que los más hipertensos y los diabéticos generalmente también son los pacientes de más edad. Y advierte que son estudios retrospectivos, no diseñados especialmente, y por tanto son aproximaciones.
Las enfermedades respiratorias previas también tienen su peso en que la enfermedad se vuelva severa, porque los que ya tenían una capacidad respiratoria disminuida van a pasar más rápidamente de la fase dos a la tres, con más riesgo de necesitar cuidados críticos.
Si tuviera que ordenarlos, Niggemeyer diría que los de mayor riesgo son: primero los ancianos, luego los inmunodeprimidos, y en tercer lugar los que traen enfermedades cardiovasculares previas.
Mónica Giambruno, que también fue presidenta de la SUC y hoy es miembro de la American College of Cardiology y de la Sociedad Interamericana de Cardiología, se pregunta: “¿Quién no tiene patologías previas después de los 60?”. La diabetes y la hipertensión vienen en aumento en el mundo en parte como consecuencia del sedentarismo y la obesidad que también crecen, pero también como efecto del envejecimiento. Hoy, en Uruguay, la prevalencia de diabetes es de 8%, y un 33% de los adultos son hipertensos, pero Giambruno advierte que hay mucho subdiagnóstico y que en la vejez aumentan.
Lo que es un hecho, dice Niggemeyer, es que “los enfermos del corazón, y sobre todo los más ancianos, tienen más vulnerabilidad y más mortalidad”.
El virus enmascarado.
El 16 de marzo un hombre de 84 años consultó a su emergencia móvil por falta de aire y dolor en el pecho. Hacía solo tres días que se habían reportado los primeros cuatro casos de Covid-19 en Uruguay. El hombre —se sabría después— no había hecho un aislamiento social muy estricto: había ido a un shopping y también a un casino.
Le diagnosticaron una “disnea rápidamente progresiva”, según contó el cardiólogo Antonio Mombelli en un webinar que se hizo para afiliados de la SUC con médicos de Navarra, España, justamente para tener información de primera mano sobre lo que está pasando con el virus en relación al sistema cardiovascular. El caso de este paciente también fue relatado en la Revista Uruguaya de Cardiología.
Diabético, hipertenso, exfumador, con insuficiencia renal, entre otras cosas, tenía una placa que mostraba una neumonia bilateral, pero se lo ingresó al CTI de una unidad cardiológica porque se consideró que su cuadro clínico era cardiológico. Sin embargo, su electrocardiograma presentaba apenas algunas alteraciones. El que le habían hecho el año anterior era normal. A su vez, también estaba sufriendo una acidosis metabólica severa.
Cuando Mombelli tomó contacto con el paciente en la guardia de esa unidad, 24 horas después de que fuera internado, se quedó perplejo. Le habían dicho que probablemente fuera “un síndrome coronario evolucionado de tiempo incierto”. “La verdad es que me senté a pensar qué tenía el paciente, porque era un enfermo grave, pero que hemodinámicamente estaba estable. No tenía claramente insuficiencia cardíaca”, les dijo a sus colegas en el webinar. La neumonia tampoco era claramente la causa, y no parecía bacteriana porque no expectoraba y apenas tenía fiebre. No le cerraba el diagnóstico con un “compromiso sistémico tan importante”.
“De modo que me pregunté: ¿esto es un síndrome coronario agudo realmente? Con esa placa, y ese estado de gravedad, y en el contexto epidemiológico que estamos viviendo, ¿no será esto un Covid- 19?”, se dijo Mombelli. Al principio su planteo generó resistencia, pero luego la institución en la que trabaja consultó infectólogos. Primero le hicieron análisis para descartar otros virus. Al final aceptaron realizarle el test para detectar el nuevo coronavirus, y dio positivo.
El hombre evolucionó bien en un inicio, e incluso llegó a estar de alta, pero unos días después reingresó con una infección generalizada y murió.
Su caso puso en alerta a los cardiólogos porque había entrado “camuflado” como una falla cardíaca. Víctor Dayan, cirujano cardíaco que actualmente preside la SUC, lo dice así: “Aunque lo más frecuente es que los infectados con Covid-19 generen fiebre, hay un porcentaje no menor que presenta síntomas de descompensación cardiovascular. Pueden tener una presentación atípica y no ser detectados, generando una gran contaminación”.
A partir de este paciente, la SUC junto con las cátedras emitieron una serie de recomendaciones que incluyen una alta sospecha de los pacientes que ingresen a sala de hemodinamia o a cirugía con esos síntomas. Si pueden esperar, se les hace el hisopado antes que nada y se espera el resultado. Y si no (que son los menos), se reciben, se les hace el hisopado y se los atiende con medidas de protección y aislamiento hasta que el test dé negativo.
Siguiendo la descripción de fases que hacía Niggemeyer, estos pacientes pueden haber pasado las fases uno y dos muy levemente, y consultar ya en fase tres con síntomas de infarto o preinfarto. De acuerdo a las estimaciones internacionales, son apenas el 2% del total.
“Las recomendaciones están pero no hay test suficientes ni materiales de protección. Si no cuidamos ese 2%, estamos en un problema porque nos podemos contagiar mucho. Estamos en una campaña con el MSP para aumentar el testeo. Esperábamos tener más casos ahora, y el Covid nos está dando una luna de miel, pero no sé si nos estamos preparando bien”, señala Niggemeyer.
Los cuatro cardiólogos y todo el personal de enfermería que atendió al paciente de 84 años estuvieron en cuarentena. Ninguno de ellos se enfermó.
Injuria cardíaca.
Lo habitual es que los pacientes con Covid-19 que entran en la tercera fase mueran por el agravamiento de su neumonia. Los intensivistas dicen que quedan con “los pulmones blancos” porque así se ven en sus placas —siendo lo negro, aire—.
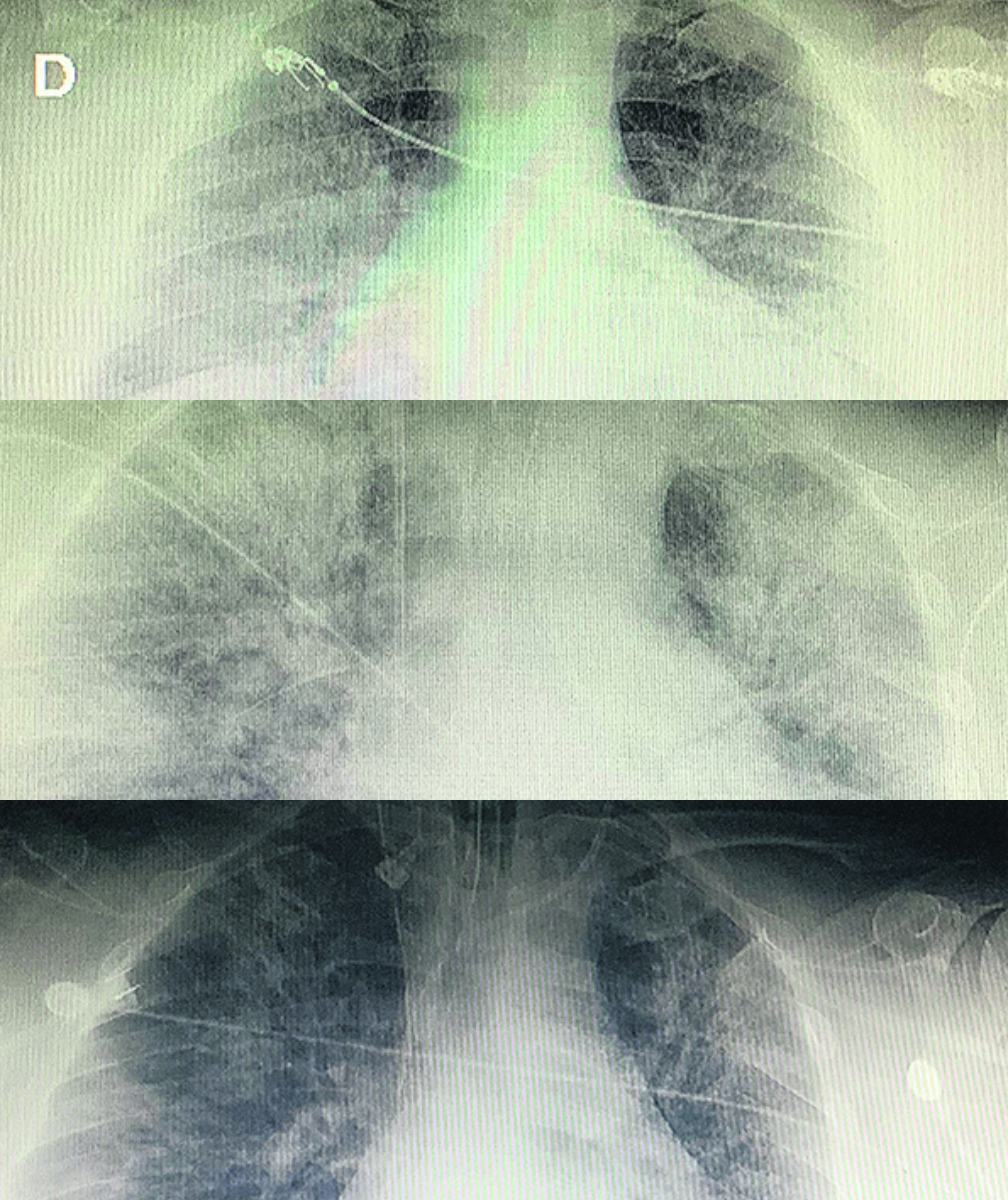
Sin embargo, según las cifras que maneja Niggemeyer, hay un 7% u 8% del total de infectados que desarrolla problemas cardíacos (generalmente tras varios días, aunque ya se vio que a veces ocurre antes). El daño se ve incluso en pacientes sin antecedentes cardíacos. Y en estos últimos, de acuerdo a las conclusiones que han sacado en China, se observa una mayor probabilidad de muerte.
Hay más cifras: de los hospitalizados por Covid-19 en ese país, entre 13% y 17% tuvieron daño de miocardio agudo. Ese daño fue más frecuente entre quienes ingresaron a CTI (22%) que entre los que no (2%). Y de los que murieron, se vio que un 59% sufrió esa injuria cardíaca.
Esto no sorprende a los cardiólogos, que ya han visto efectos similares en otras infecciones y que, sobre todo, habían leído que los coronavirus en general “tienen una afinidad por generar daño en el sistema cardiovascular”, dice Dayan, el presidente de la SUC. Este coronavirus parece tener un mecanismo patogénico similar al de sus primos, el SARS y el MERS. Si bien estos tenían más letalidad (15% o 20%, frente al 2% a 5% del Covid-19), también eran menos contagiosos y por eso no llegaron a ser pandémicos.
Se manejan cuatro hipótesis respecto al mecanismo con el que actúa este coronavirus para generar daño en el corazón. La primera es que ataque directamente el músculo cardíaco y lo destruya. Para Dayan, esta hipótesis es la más débil pues no se ha demostrado la replicación del virus ahí. La segunda es que la lesión en el miocardio sea provocada por una hipoxia, es decir, que no le llegue suficiente oxígeno.
En la tercera hipótesis entra lo expresado en el audio de la italiana: es la posibilidad de que a partir de un daño microvascular (lo que se llama “coagulación intravascular diseminada”) o de que se tapen arterias grandes, se produzca el infarto. Dayan dice que no hay certeza de que la causa de la letalidad sea la coagulación intravascular, como decía la mujer, pero sí de que la coagulación ocurre. Esto es porque se han encontrado en la sangre de los Covid-19 positivos graves elementos bioquímicos que derivan de la destrucción de los coágulos. Si estos se forman a nivel de venas, pueden dar embolia pulmonar; si ocurren en arterias, infarto.
Sobre esto último, agrega Niggemeyer: “La trombosis y la embolia pulmonar suceden, pero es un error hablar de trombosis en fases previas. Es parte de la falla multiorgánica, y en ese porcentaje de casos críticos. Fallecieron con eso, no por eso. Seguramente contribuyó, pero sigue siendo una virosis respiratoria”.
La cuarta hipótesis deviene de esa respuesta inmunológica exacerbada que genera este virus. Para entenderlo, Dayan aporta una imagen: “Es como si viniera un ladrón y vos le dieras con una bazuca, rompes más cosas”. La inflamación puede volverse un problema tanto en los pulmones, que en ese escenario se llenan de agua, como en el corazón, donde se da una miocarditis. A su vez, se sabe que la inflamación hace que el virus “rompa” las células y eso dispare la coagulación.
De entender todos estos mecanismos es que surgen las distintas alternativas terapéuticas que se están estudiando: antivirales (para evitar que el virus se replique), anticoagulantes (para prevenir los trombos) y antiinflamatorios (para controlar la reacción del organismo).
Cardiólogos reclaman al MSP orientación sobre fármacos
La pandemia “ha desencadenado un estímulo feroz entre investigadores por encontrar o aportar evidencia que permita enlentecer o detener la diseminación y consecuencias del virus. Este estímulo muchas veces tiene un fin altruista y otras, la necesidad de tener la primicia que desencadene el mayor número de ‘me gusta’ en las redes sociales”, dice el presidente de la SUC, Víctor Dayan, en un artículo publicado en la Revista Uruguaya de Cardiología hace horas nada más. Según Dayan, en este contexto se están tomando como verdades informaciones que provienen de estudios en fases preliminares. “Esta primitiva necesidad de tener la primicia o el reconocimiento, puede tener consecuencias graves y no intencionadas en la salud comunitaria”, asegura.
En tanto, la polémica en relación al tratamiento con hidroxicloroquina —un antiinflamatorio que se usaba para la malaria, y al que aún se sigue apelando para ciertas enfermedades autoinmunes— continúa. El estudio francés en el que se basó el presidente estadounidense Donald Trump para promover su uso, dice Dayan en el artículo, “está siendo revisado por la propia editorial debido a inconsistencias y dudas éticas del mismo”.
Ensayos clínicos en torno a otras drogas que podrían ser beneficiosas para los pacientes con Covid-19 —metilprednisolona, tocilizumab, azitromicina— incumplen una premisa básica de la investigación científica, que indica que para demostrar un efecto se debe comparar con placebo (es decir, nada).
En Asia, donde se apeló a la combinación entre hidroxicloroquina y azitromicina, se vio que la dupla potencia el daño cardiovascular. A su vez, días atrás se supo que un ensayo con dosis altas de hidroxicloroquina en Brasil terminó en que los pacientes desarrollaron arritmia. Dice el cardiólogo e intensivista Álvaro Niggemeyer que la sustancia no probó ser útil en pacientes graves y se está investigando ahora si puede serlo en moderados. De todas formas, insiste en que uno de sus efectos secundarios es cardíaco. “El beneficio está poco demostrado y el riesgo es real. En todo caso, hay que tomarla con control cardiológico”.
Según Dayan, varias instituciones uruguayas tienen la hidroxicloroquina en sus protocolos. “Por eso es imperativo que el MSP largue orientaciones, porque cada uno está usando lo que quiere”. Dayan tiene entendido que el comité de expertos del ministerio está evaluando evidencia para emitir una guía sobre fármacos.
Otro golpe.
La pandemia tiene otro impacto, silencioso pero visible en el sistema de salud, que es la ausencia de la consulta cardiológica habitual. Dice Giambruno: “O antes inventaban los infartos (en broma), o no los estamos viendo”.
Giambruno cuenta que al principio de la emergencia sanitaria, cuando las policlínicas pasaron a ser telefónicas o mediante telemedicina, las consultas bajaron mucho y se volvieron “muy light”, porque también ellos tenían cierto temor a indicar estudios. De a poco se va normalizando esto, según percibe ella.
De todas formas, los médicos en general están impresionados por la baja demanda en emergencia y en CTI, y en cardiología también. Niggemeyer, que también es hemodinamista, percibe que los procedimientos en esa área bajaron a la mitad. Dayan, que es cirujano, estima que las operaciones se redujeron, entre las de coordinación y las urgentes, un 70%.
Para Niggemeyer, esto es grave. Según él, la telemedicina aún no funciona bien. “Los enfermos crónicos no se controlan, es tremendo. Cerramos las policlínicas, ¿y qué hacemos? No los podemos abandonar”, advierte.
El especialista asegura que en otros países ya se ha visto que tras el pico por mortalidad generado por Covid-19, a las seis u ocho semanas del inicio del brote se empieza a ver un pico de muertes por enfermedades no transmisibles. En España y Estados Unidos las consultas por infartos agudos de miocardio bajaron 40%.
La preocupación ya es institucional. Dayan anuncia que la SUC está trabajando con el Fondo Nacional de Recursos en un proyecto conjunto para estudiar la cantidad de tratamientos y procedimientos cardiológicos (fibrinolíticos, cateterismos y cirugías) que hubo entre el 15 de marzo y el 15 de abril, para comparar con el mismo período de años anteriores.
“No sabemos qué es lo que está pasando acá y tenemos que saberlo”, dice Dayan. Nuevamente, hay hipótesis en base a lo que sucede en otros países. Son tres. La primera es que el menor uso de transporte por el distanciamiento social haya implicado una baja en la polución, y eso haya impactado en menos infartos. La segunda —que les parece la más razonable— es que por miedo a infectarse, los pacientes no estén consultando y se estén aguantando el dolor en sus casas. La tercera es que por una saturación de las emergencias móviles —que no ha ocurrido en Uruguay al momento— se esté llegando tarde. El tratamiento del infarto debe ser precoz, porque si no se atiende en 24 horas la consecuencia es la muerte o un daño irreversible en el tejido, que significará una menor sobrevida.
Si los datos confirman un menor uso de los tratamientos, habrá que ir a buscar las cifras de mortalidad para ver si se refleja allí. Y si no hubo muerte, pero sí daño, habrá secuelas y ese paciente aparecerá a más tardar en un año.
Pero eso es algo en lo que los cardiólogos aún no quieren pensar. “No nos interesa ahora la historia final”, dice en ese sentido Dayan. “Queremos saber si nos estamos perdiendo de verlos”.






